Etiquetas
alginato de TMTD, células madres embrionarias, células SC-beta, diabetes tipo I, Hospital General de Massachussets, MIT, Telegraph
El 13,8% de la población de España tiene diabetes tipo I; en la infancia y adolescencia. Hay 29.000 casos de menores de 15 años diabéticos y cada año aparecen mil casos nuevos.
La diabetes es una enfermedad crónica que aparece cuando el páncreas no produce insulina suficiente o cuando el organismo no utiliza eficazmente la insulina que produce. La insulina es una hormona que regula el azúcar en la sangre. El efecto de la diabetes no controlada es la hiperglucemia (aumento del azúcar en la sangre), que con el tiempo daña gravemente muchos órganos y sistemas, especialmente los nervios y los vasos sanguíneos.
La diabetes de tipo I (también llamada insulinodependiente, juvenil o de inicio en la infancia) es un trastorno autoinmune, se caracteriza por una producción deficiente de insulina y requiere la administración diaria de esta hormona. Se desconoce aún la causa de la diabetes de tipo 1 y no se puede prevenir con el conocimiento actual. Los pacientes tienen que estar comprobando su nivel de azúcar en sangre durante varias veces al día e inyectándose insulina.
La mayoría de los casos de diabetes mellitus tipo 1, aproximadamente un 95%, son el resultado de una interacción entre factores ambientales y genéticos, que provocan el desarrollo de un proceso autoinmune, dirigido contra las células productoras de insulina de los islotes pancreáticos de Langerhans. Las células se destruyen de forma progresiva e irreversible. Cuando han sido destruidas el 90% de las células de los islotes el paciente desarrolla deficiencia de insulina. Está influenciada por alelos de los genes del complejo mayor de histocompatibilidad (CMH) dentro del grupo de HLA, la clase I. En el grupo de los HLA de clase II, afectan sobre todo a varios alelos de los loci DR3 y DR4 en los que los heterocigotos DR3/DR4 son susceptibles de padecer esta enfermedad.
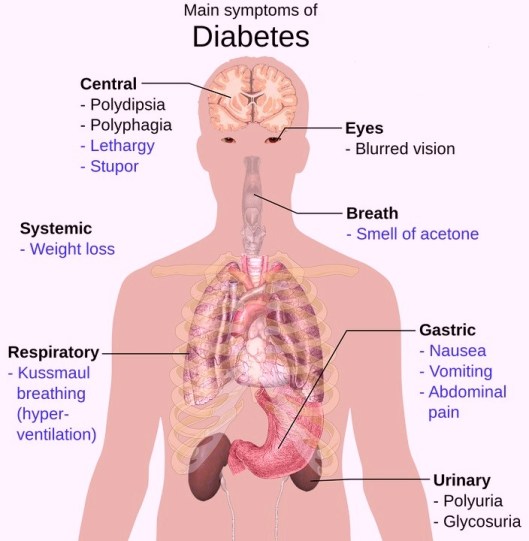
Los síntomas consisten:
Poliuria: excreción excesiva de orina
Polidipsia: sed
Polifagia: hambre constante
Pérdida de peso
Trastornos visuales
Cansancio
Una investigación llevada a cabo por el Hospital General de Massachussets ha conseguido restaurar la función de insulina en el organismo de animales durante seis meses, según un artículo publicado en Telegraph. Mediante el uso de células embrionarias para producir otras células productoras de insulina, esto provee a las personas diabéticas de un nuevo páncreas protegido del sistema inmune.
Esta es la primera demostración de la correccción glucémica a largo plazo con células SC-beta y la duración más prolongada normoglucémica sostenida lograda con cualquier célula humana productora de insulina en un modelo de roedores FBR.
Ofrece el potencial de restaurar el control de la glucemia en pacientes con diabetes. Los transplantes de células de Islotes de páncreas cadavéricas están limitados por:
Efectos inmunosupresores de la terapia
Limitado suministro del tejido donante
El último abordaje terapeútico deriva de las células madre embrionarias humanas (células SC-beta). Para aislar el efecto inmunosupresor se usa inmunoaislamiento de células productoras de insulina con biomateriales porosos que funcionan como barrera inmunitaria. Las células SC-beta se encapsularon con derivados de alginato capaces de mitigar las respuestas de cuerpos extraños in vivo y se implantaron en el espacio intraperitoneal de ratones C57BL/65 tratados con estreptomicina, que es un modelo animal para la diabetes tipo 1 inducida químicamente.
Estos implantes indujeron la corrección glucémica sin inmunosupresión hasta su eliminación a los 174 días después de su implantación.
Las células SC-beta humanas encapsuladas tienen el potencial de proporcionar independencia de la insulina para los pacientes que poseen esta enfermedad.
Las esferas de alginato con diámetros grandes (> 1,5 mm) podrían mitigar la fibrosis y apoyar la euglucemia durante 6 meses con islotes de rata encapsulados en ratones combinado con la derivación del alginato, mitigaron las respuestas inmunológicas. El alginato de TMTD es parte de un grupo de alginatos modificados con imidazol que mitigan las respuestas del cuerpo extraño en primates no humanos durante 6 meses.
Estos resultados sientan las bases para los estudios en modelos animales autoinmunes y futuros estudios en humanos para conseguir una terapia de reemplazo a largo plazo en humanos con diabetes tipo 1.
Bibliografía:
OMS
Wikipedia
Daniel G. Anderson at el. “Long-term glycemic control using polymer-encapsuled human stem cell-derive beta cells in inmune-competent mice”, Nature Medicine, 22, 2015.
Links relacionados:
Asociación diabetes Madrid
https://diabetesmadrid.org/category/avances/
Federación Española de Diabetes
http://www.fedesp.es/portal/1/main_noticias.aspx
Diabetes OMS
http://www.who.int/mediacentre/factsheets/fs312/es/
Artículo células madres embrionarias Hospital General de Massachussets
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4825868/
